MCC目录诊断列表查询系统的优点是什么?1.快速准确的诊断分析:该系统可以快速对患者的临床资料进行评估及诊断分析,帮助医生快速找到与疾病相关的MCC目录诊断代码,提高诊断准确性和患者医疗效果。2.明确的医疗方案:该系统会提供与MCC目录诊断代码相关联的医疗指南和状态管理建议,让医生在医疗和管理疾病上更加有针对性和科学合理。3.实现规范化管理:该系统可以帮助医生和医疗机构实现规范化管理,保证医疗服务的质量和安全性。同时,也可以促进医疗机构的管理和协调,提高整体效益。4.自动计算报酬:该系统可以自动计算医疗机构应得的报酬数额,减少操作繁琐的手工计算过程,提高工作效率和准确性。5.数据共享性:该系统将患者的临床资料和医疗记录自动存储在系统中,实现数据共享和交互,并可以辅助医疗机构开展科学研究和数据分析。DRG/DIP预分组及分析系统如何优化分组流程以提高效率?大型医院DRG分组统计分析系统组成部位
DRG医保系统具有多项功能,这些功能共同促进了医疗支付的合理化、透明化和高效化。以下是对DRG医保系统主要功能的归纳:疾病分组与支付标准制定:根据病人的疾病诊断、诊疗方式、病情严重程度等因素,将相近的病例分到同一个组内。对每个分组制定相应的医保支付标准,实现疾病的“明码标价”。成本控制与效率提升:鼓励医院在有限的医保支付额度内提供高质量的医疗服务。推动医院优化诊疗流程,提高医疗效率,合理使用医疗资源。费用透明化与患者权益保护:患者可以在住院前预估诊疗费用,减少因信息不对称而产生的不必要担忧。限制医院过度医疗,减轻患者经济负担。绩效评价与医院管理:通过DRG分组和支付标准,对医院的医疗质量、效率和成本进行综合评估。有助于医院发现管理中的问题,推动持续改进。数据收集与分析:收集大量的医疗数据,为医保政策制定、医疗服务改进提供数据支持。通过数据分析,发现医疗服务的短板和提升空间。莱文一般并发症目录诊断列表查询系统价格莱文DRG系统促进诊疗流程标准化,引导临床路径的规范执行。

莱文DRG系统如何实现计费管理?莱文DRG系统是一种按病组付费的医疗服务管理系统,它的计费管理主要分为以下几个步骤:1.根据患者的病情和医疗方案,将其归类为一个病组(DRG)。2.根据该病组定义的计费标准,确定患者的医疗服务费用。3.通过与医保机构的对接,获取患者的医疗保险信息以及医保机构对于该病组的报销标准。4.根据以上信息,计算出患者需要自付的部分以及医疗保险机构需要支付的部分。5.自动生成发票和报销单据,方便医疗机构和患者进行核对和报销。6.同时,系统还可以根据历史数据和统计分析,优化病组定义和计费标准,提高计费管理的精确度和效率。
DRG/DIP 预分组及分析系统利用人工智能优化分组模型,运用机器学习算法,从海量病例数据中自动学习疾病特征、诊疗模式与分组关联;利用深度学习识别复杂病情、罕见病分组规律;根据新数据实时调整模型参数,不断提升分组准确性、适应性,让分组模型更智能高效。我们莱文科技的服务团队均具有二十多年医疗软件行业经验,具备很强的数字化医院软件、区域医疗软件、互联网医疗软件的开发和服务能力。我司重信誉、守合同,严把产品质量关,热诚欢迎广大用户前来咨询考察,洽谈业务!DRG/DIP预分组及分析系统如何保障患者权益不受分组影响?
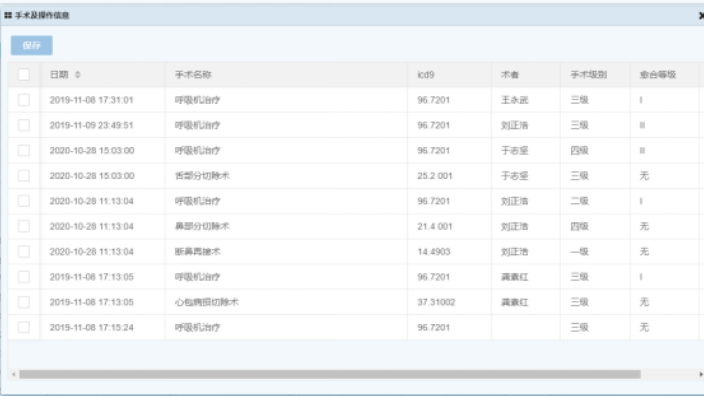
DRG/DIP 预分组及分析系统的数据分析功能能为医保管理部门提供诸多决策支持,分析各 DRG/DIP 组医保费用支出趋势,为医保基金预算分配提供依据;统计不同医院、科室同组病例质量指标,如医愈率、并发症发生率,助力评估医疗服务绩效;挖掘分组数据背后的医疗资源利用效率问题,引导政策调整,提升医保管理科学性。我们莱文科技独自开发、成功完成科技成果转化的产品有30余项,并逐步得到医疗市场的认可,在全国多地卫健局、综合医院、专科医院及社区等都有很好的应用,欢迎广大客户来函来电咨询,寻求业务合作!DRG/DIP预分组及分析系统对中医优势病种分组有何特色?大型医院DRG分组统计分析系统组成部位
DRG/DIP预分组及分析系统对高值医用耗材使用在分组中的体现是什么?大型医院DRG分组统计分析系统组成部位
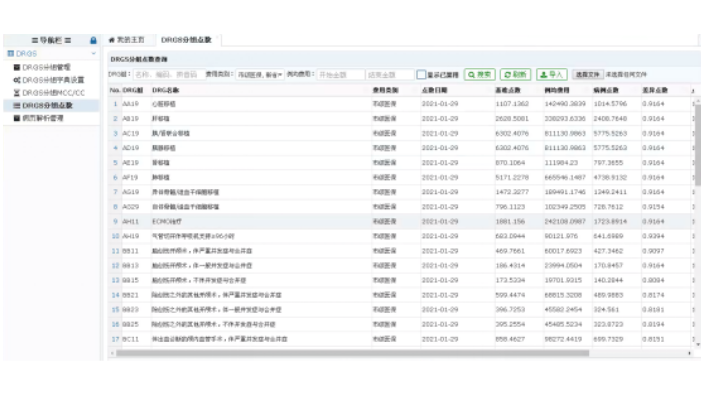
DRG是什么?DRG(DiagnosisRelatedGroups)即疾病诊断相关分组,是一种病例组合分类方案。它根据患者的年龄、性别、疾病诊断、合并症、并发症、疾病严重程度及转归和资源消耗等因素,将临床过程同质、资源消耗相近的相似病例细分为若干诊断组进行管理。DRG的目标是实现医疗服务的标准化管理、成本控制及公平支付。通过DRG分组,医疗机构和医保部门可以更加精确地衡量医疗服务的质量和效率,为医保支付提供可量化的管理依据。同时,DRG付费方式也有助于激励医疗机构提高服务效率和质量,降低医疗成本,从而减轻患者的经济负担。大型医院DRG分组统计分析系统组成部位